por Felipe Nogueira
Dr. H. Gilbert Welch é um médico americano e pesquisador do rastreamento do câncer. Como um ex-professor de políticas de saúde e prática clínica no Dartmouth Institute, ele publicou muitos artigos científicos sobre os danos da detecção precoce e, especificamente, o rastreamento do câncer — a busca sistemática pelo câncer antes do aparecimento dos sintomas.
Welch também é um autor de livros para o público geral. Seu primeiro livro, publicado em 2004, é Devo Ser Testado Para o Câncer ? Talvez Não e Aqui Está O Porquê*. Welch, junto com os pesquisadores Lisa Schwatz e Steven Woloshin escreveram o livro Sobrediagnosticado - Tornando As Pessoas Doentes Na Busca Pela Saúde*, que discute o rastreamento e outros casos nos quais a medicina foi excessiva, provavelmente causando mais dano do que benefício. Seu último livro foi publicado em 2015 e chama-se Menos Medicina, Mais Saúde - 7 Suposições Que Geram Cuidado Médico Excessivo*.
Nesta entrevista, eu e Welch discutimos porque diagnosticar um câncer precocemente pode ter consequências negativas.
 |
| Dr. H Gilbert Welch |
Nogueira: Ao lidarmos com problemas do rastreamento, como podemos levar a mensagem correta para o publico não entender que toda a assistência médica está sendo criticada?
Welch: Eu sou um médico treinado da forma convencional e eu acredito que o cuidado médico pode fazer muito bem — especialmente para pessoas doentes. Fazer um diagnóstico em pessoas doentes é realmente importante. O que me preocupa é quando o cuidado médico expande para a população saudável — porque é díficil melhorar a saúde de uma pessoa que já está bem, mas torná-la pior não é tão díficil.
Podemos envolver mil pessoas em um programa de rastreamento do câncer por dez anos e uma pessoa será ajudada. Isso é bom, mas uma pergunta importante é: O que ocorreu com os outros 999? É onde estou na minha carreira nos últimos 20 anos.
Nogueira: Qual a principal idéia do rastreamento e seus problemas?
Welch: No passado, os médicos esperavam os problemas de saúde aparecerem na população e diagnosticavam e tratavam esse grupo. A ideia do rastreamento ou detecção precoce é antecipar o momento do diagnóstico nessa mesmo população. A premissa do rastreamento é que as pessoas diagnosticadas precocemente seriam aquelas destinadas a desenvolver os problemas.
Entretanto, na realidade tem sido diferente: sempre que procuramos por formas precoces de doença, encontramos mais pessoas. Isso significa que nem todos desenvolveriam problemas. Como não sabemos quem desenvolveria problemas ou não, tendemos a tratar todos. Ou seja, nós estamos tratando algumas pessoas cujas doenças nunca seriam um problema — esse é o grupo dos sobrediagnosticados e tratados desnecessariamente. Eles não podem ser ajudados, mas podem ser prejudicados.
Entretanto, na realidade tem sido diferente: sempre que procuramos por formas precoces de doença, encontramos mais pessoas. Isso significa que nem todos desenvolveriam problemas. Como não sabemos quem desenvolveria problemas ou não, tendemos a tratar todos. Ou seja, nós estamos tratando algumas pessoas cujas doenças nunca seriam um problema — esse é o grupo dos sobrediagnosticados e tratados desnecessariamente. Eles não podem ser ajudados, mas podem ser prejudicados.
O sobrediagnóstico acontece relativamente em poucas pessoas. Um problema mais comum do rastreamento é o falso positivo. Muitas pessoas precisam de múltiplas visitas e testes antes de termos certeza que não eles não têm câncer. Os pacientes entendem que medicações podem causar danos, mas não conseguem entender como um teste pode fazer mal. Eles pensam que é sempre bom saber, mas eles não entendem a cascata de eventos que um teste pode causar. Até um teste perfeitamente seguro pode levar a uma série de eventos que pode fazer mal às pessoas.
Finalmente, para promover o rastreamento, precisamos amendrotar as pessoas a respeito da doença ("esse é o motivo que você precisa ser rastreado"). Em outras palavras, estamos fazendo com que as pessoas fiquem mais preocupadas com o futuro. Irônicamente, uma parte de ser saudável é não ser tão preocupado com a saúde. O rastreamento é responsável por injetar um pouco de ansiedade na população.
Nogueira: Qual o efeito do rastreamento nas estatísticas de sobrevida?
Welch: Com mais detecção, o paciente típico aparenta estar melhor. Entre os pacientes com a doença, eles parecem que sobrevivem mais tempo. Isso acontece porque as pessoas sobrediagnosticadas ou com formas mais brandas da doença agora são incluídas no grupo da "doença". Os efeitos do rastreamento são realmente enganosos: quanto mais você procura, mais você encontra e todo mundo aparenta estar melhor. Está relacionado com o paradoxo da popularidade do rastreamento: quanto mais sobrediagnóstico o rastreamento causa, mais popular é o rastreamento.
Nogueira: O que aprendemos sobre a progressão do câncer e sua relação com o rastreamento?
Welch: O câncer é muito mais heterogêneo do que pensávamos. Anormalidades que preenchem a definição patológica do câncer podem ter histórias naturais muito diferentes; elas tem variadas taxas de crescimento.
Nogueira: O que aprendemos sobre a progressão do câncer e sua relação com o rastreamento?
Welch: O câncer é muito mais heterogêneo do que pensávamos. Anormalidades que preenchem a definição patológica do câncer podem ter histórias naturais muito diferentes; elas tem variadas taxas de crescimento.
Isso pode ser entendido através da analogia do celeiro dos cânceres. Há três animais no celeiro: os pássaros, os coelhos e as tartarugas. O objetivo do rastreamento é colocá-los dentro da cerca de capturá-los precocemente. No entanto, não podemos capturar os passáros, porque eles já foram embora. Os passáros são os cânceres mais agressivos; eles já estão espalhados quando se tornam detectáveis. O rastreamento não ajuda nesses cânceres. Às vezes, podemos tratá-los, mas eles são o pior tipo.
É possível capturar os coelhos se contruirmos cercas o suficiente. Os coelhos são os cânceres que podem ser detectados precocemente e que trazem problemas para os pacientes. Então, rastreamento pode ajudar nesses casos. Mas, para que o rastreamento ajude, tratar mais cedo precisa ser mais efetivo do que mais tarde. Às vezes, isso não é verdade. No caso do câncer de mama, um tumor de 2 centimetros pode ser tratado da mesma maneira como um tumor de 1 centímetro.
Finalmente, não precisamos de cercas para as tartarugas — porque elas não vão a nenhum lugar. As tartarugas preenchem a definição patológica do câncer. Entretanto, esses cânceres não crescem ou crescem tão devagar que nunca causariam problemas até que o paciente morra de outra coisa. Ou eles estão até regredindo—alguns cânceres começam e desaparecem; talvez foram reconhecidos por um sistema imune competente.
A triste realidade é que o rastreamento do câncer é muito bom em encontrar tartarugas. Os médicos não conseguem distinguir entre tartarugas e coelhos, então tratamos todo mundo criando o maior dano da detecção precoce: o sobrediagnóstico e o sobretratamento.
Nogueira: Como o rastreamento afetou a incidência do câncer de próstata?
Welch: Note como a incidência do câncer de próstata nos Estados Unidos varia bastante (veja a Figura 1). Não há nenhuma biologia do câncer ou processo carcinogênico que consegue explicar esse gráfico. Parece mais com um gráfico financeiro do que um gráfico de incidência de câncer. E não é um problema pequeno; é o tumor mais comum na base de dados.
O gráfico pode ser dividio em quatro fases. Começa em 1975 com o crescimento da resecção transuretal da próstata (TURP), que nessa época era uma cirurgia da próstata comum feita para ajudar homens com próstata aumentada. Com mais amostras de próstatas sendo enviadas a patologistas, a incidência do câncer de próstata aumentou devagar. A segunda fase é a promoção do teste de PSA, quando os hospitais começaram a oferecer testes de PSA gratuitos, sabendo que recuperariam o dinheiro em subsquentes exames de sangue, biópsias e tratamento. Por volta de 1995 começa a época da contenção, com urologistas reconhecendo que eles não deveriam oferecer rastreamento com PSA para homens com expectativa de vida menor que 10 anos, uma vez que eles não podem ser beneficiados pelo rastreamento. Finalmente, o desencorajamento começa quando a Força Tarefa de Serviços Preventivos dos Estados Unidos (USPSTF) recomenda contra o PSA. É impressionante que a incidência atual é quase a mesma de 1975. Em outras palavras, esse é um câncer dependente de escrutínio. Eu não conheço melhor exemplo de como o sistema de saúde pode afetar a quantidade aparente de câncer.
O gráfico pode ser dividio em quatro fases. Começa em 1975 com o crescimento da resecção transuretal da próstata (TURP), que nessa época era uma cirurgia da próstata comum feita para ajudar homens com próstata aumentada. Com mais amostras de próstatas sendo enviadas a patologistas, a incidência do câncer de próstata aumentou devagar. A segunda fase é a promoção do teste de PSA, quando os hospitais começaram a oferecer testes de PSA gratuitos, sabendo que recuperariam o dinheiro em subsquentes exames de sangue, biópsias e tratamento. Por volta de 1995 começa a época da contenção, com urologistas reconhecendo que eles não deveriam oferecer rastreamento com PSA para homens com expectativa de vida menor que 10 anos, uma vez que eles não podem ser beneficiados pelo rastreamento. Finalmente, o desencorajamento começa quando a Força Tarefa de Serviços Preventivos dos Estados Unidos (USPSTF) recomenda contra o PSA. É impressionante que a incidência atual é quase a mesma de 1975. Em outras palavras, esse é um câncer dependente de escrutínio. Eu não conheço melhor exemplo de como o sistema de saúde pode afetar a quantidade aparente de câncer.
 | |
|
Nogueira: Qual o efeito dos programas populacionais de rastreamento do câncer (para os cânceres colo de útero, colorretal, de mama e de próstata, na mortalidade desses cânceres?
Welch: Nunca tivemos um estudo randomizado do rastreamento do câncer de colo de útero; foi implementado antes de considerarmos estudos randomizados. Há muitos dados observacionais sugerindo que é benéfico, mas não explica a redução de 80% na mortalidade do câncer de colo de útero. Por exemplo, vimos uma redução de 80% da mortalidade no câncer de estomâgo, que é um câncer que não fazemos nenhum rastreamento. A mortalidade do câncer colorretal também está em declínio, mas a queda começou antes da introdução do rastreamento.
O rastreamento para o câncer de colo de útero e colorretal teve algum impacto na mortalidade desses cânceres. O rastreamento do câncer mama teve um efeito pequeno na mortalidade do câncer de mama. O maior efeito nos cânceres de mama e próstata foi a melhoria no tratamento — aprendemos que ambos são doenças hormonais.
O rastreamento para o câncer de colo de útero e colorretal teve algum impacto na mortalidade desses cânceres. O rastreamento do câncer mama teve um efeito pequeno na mortalidade do câncer de mama. O maior efeito nos cânceres de mama e próstata foi a melhoria no tratamento — aprendemos que ambos são doenças hormonais.
Nogueira:Como você analisa a relação de risco e benefício desses programas de rastramento do câncer?
Welch: Em geral, as pessoas consideram o rastreamento dos cânceres de colo de útero e colorretal no lado de mais benefício do que dano. Acho que isso ocorre porque o sobrediagnóstico do câncer é menos evidente nesses casos. Uma vez que eles detectam lesões pré-cancerosas, o sobrediagnóstico ocorre numa etapa anterior — pólipos ou displasia cervical. No rastreamento do câncer colorretal, há complicações de colonoscopia e politectomias (como sangramento e perfurações). No rastreamento do câncer do colo de útero, há complicações da crioterapia e das excisões das lesões pré-cancerosas (como sangramento e parto prematuro)
O rastreamento do câncer tem um efeito misto. A maioria, incluindo PSA e mamografia, ajuda poucas pessoas, mas faz mal a outras. Esse é o dilema que precisamos ser claro. Então, o rastreamento não é um imperativo da saúde pública; é uma escolha.
O rastreamento do câncer tem um efeito misto. A maioria, incluindo PSA e mamografia, ajuda poucas pessoas, mas faz mal a outras. Esse é o dilema que precisamos ser claro. Então, o rastreamento não é um imperativo da saúde pública; é uma escolha.
E o rastreamento pode distrair as pessoas de coisas mais importantes que eles poderiam fazer para a saúde. E pode distrair recursos de outras intervençoes mais importantes. Há dois aspectos bem diferentes da palavra prevenção. Um é a promoção da saúde através de conselhos comportamentais, como não fumar, tenha uma alimentação saudável, se movimente com frequencia e tenha bons relacionamentos. Essas recomendações não sexy ou tecnológicas, mas são muito importante para saúde. Mas quando o movimento de prevenção se tornou medicalizado, ele virou um imperativo tecnológico pela procura das formas precoces das doenças.
Nós também precisamos ser sensíveis com o problema do sobrediagnóstico. Temos de parar de pensar que o melhor exame é aquele que encontra mais câncer. É assim como os exames são promovidos, "esse exame acha mais câncer do que aquele". Esse não é um bom exame; não queremos encontrar mais cânceres; nós queremos encontrar aqueles cânceres que importam
Nogueira: Como podemos melhorar o rastreamento, por exemplo para encontrar esses cânceres onde podemos fazer a diferença?
Welch: Isso é melhor exemplificado no caso do rastreamento do câncer de pulmão. Nos Estados Unidos, o câncer de pulmão é a causa mais comum de morte por câncer; é um grande problema. Há um grupo de alto risco bem definido, que pode ser identificado com uma única pergunta "Você é fumante?" Temos de fato uma causa comum de morte e um modo fácil de encontrar um grupo de alto risco — é a situação perfeita para o rastreamento.
Foi o primeiro câncer estudado no contexto de rastreamento e ocorreu na década de 80, usando radiografia de tórax. Os resultados foram bem decepcionantes: rastreamento levou a mais mortes; não menos. Isso aconteceu porque o rastreamento desencadeou operações e algumas pessoas morreram dessas operações. A ideia do sobrediagnostico no câncer de pulmão era doida, mas aconteceu. Então, veio o rastreamento usando TC espiral. Os pesquisadores responsáveis pelo estudo com TC espiral sabiam do problema do sobrediagnóstico. O que eles fizeram foi inovador; quando a TC espiral encontrava alguma lesão preocupanete, eles não agiam e não faziam a biópsia de imediato; eles esperavam três meses para saber se a lesão estava crescendo. Eles usaram o valor diagnóstico do tempo. O tempo provê informação tanto sobre a genética do tumor quanto sobre a reação do corpo. É um passo para a frente para a melhoria do rastreamento.
Tudo muda quando você olha para um a população de alto risco (lembre que fumantes são 20 vezes mais prováveis de morrerem de câncer de pulmão do que não fumantes). Um grupo de alto risco é muito menos provável de ser sobrediagnosticado e mais provável de ser ajudado. Mas não há fatores de risco tão comuns e tão poderosos como tabagismo. A maioria dos cânceres ocorre de forma esporádica e não por causa de um fator de risco óbvio.
Welch: Isso é melhor exemplificado no caso do rastreamento do câncer de pulmão. Nos Estados Unidos, o câncer de pulmão é a causa mais comum de morte por câncer; é um grande problema. Há um grupo de alto risco bem definido, que pode ser identificado com uma única pergunta "Você é fumante?" Temos de fato uma causa comum de morte e um modo fácil de encontrar um grupo de alto risco — é a situação perfeita para o rastreamento.
Foi o primeiro câncer estudado no contexto de rastreamento e ocorreu na década de 80, usando radiografia de tórax. Os resultados foram bem decepcionantes: rastreamento levou a mais mortes; não menos. Isso aconteceu porque o rastreamento desencadeou operações e algumas pessoas morreram dessas operações. A ideia do sobrediagnostico no câncer de pulmão era doida, mas aconteceu. Então, veio o rastreamento usando TC espiral. Os pesquisadores responsáveis pelo estudo com TC espiral sabiam do problema do sobrediagnóstico. O que eles fizeram foi inovador; quando a TC espiral encontrava alguma lesão preocupanete, eles não agiam e não faziam a biópsia de imediato; eles esperavam três meses para saber se a lesão estava crescendo. Eles usaram o valor diagnóstico do tempo. O tempo provê informação tanto sobre a genética do tumor quanto sobre a reação do corpo. É um passo para a frente para a melhoria do rastreamento.
Tudo muda quando você olha para um a população de alto risco (lembre que fumantes são 20 vezes mais prováveis de morrerem de câncer de pulmão do que não fumantes). Um grupo de alto risco é muito menos provável de ser sobrediagnosticado e mais provável de ser ajudado. Mas não há fatores de risco tão comuns e tão poderosos como tabagismo. A maioria dos cânceres ocorre de forma esporádica e não por causa de um fator de risco óbvio.
Nogueira: Nos estudos clínicos dos programas populacionais de rastreamento do câncer, não há redução da mortalidade geral. Pode explicar por que isso é importante?
Welch: Começa com o que consideramos uma morte por câncer. No contexto de avaliar um rastreamento, eu quero que a morte pelo câncer inclua não só mortes causadas pelo câncer assim como mortes causadas pelas intervenções realizadas para procurar e tratar o câncer. E não é isso que acontece. É por isso que a mortalidade geral é importante. Se vamos falar para as pessoas que rastreamento "salva vidas", eu gostaria de saber se o rastreamento muda o risco de morte. A não ser que você queria entrar no jogo de que uma morte é mais importante do que outra.
Welch: Começa com o que consideramos uma morte por câncer. No contexto de avaliar um rastreamento, eu quero que a morte pelo câncer inclua não só mortes causadas pelo câncer assim como mortes causadas pelas intervenções realizadas para procurar e tratar o câncer. E não é isso que acontece. É por isso que a mortalidade geral é importante. Se vamos falar para as pessoas que rastreamento "salva vidas", eu gostaria de saber se o rastreamento muda o risco de morte. A não ser que você queria entrar no jogo de que uma morte é mais importante do que outra.
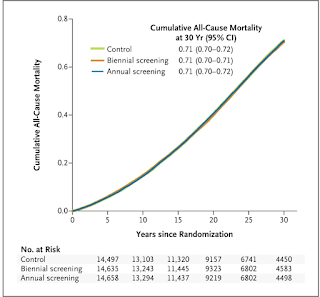
Um bom exemplo é um estudo clássico — o estudo de Minnesota. Atualmente tem 30 anos de acompanhamento (follow-up). Há três grupos no estudo: rastreamento anual, bienal e grupo controle. Depois de 30 anos, 2% do grupo anual e 3% do grupo controle morreram de câncer colorretal. Este é o benefício: 1%, ou em termos relativos, uma redução de 33% da mortalidade do câncer colorretal. Entretanto, a mortalidade geral foi a mesma em todos os grupos (Figura 2). É díficil dizer que isso é salvar vidas; podemos estar trocando uma forma de morte por outra.
Nogueira: Dado que os benefícios do rastreamento não são grandes e há danos, quais as razões pela forte promoção do rastreamento?
Welch: A primeira é a crença genuína que a detecção precoce ajuda, como uma solução para um doença ruim. Dinheiro é outro motivo, porque rastreamento é uma boa maneira de recrutar novos pacientes. É bom para a indústria farmacêutica, para fabricantes de exames e bom para nossos hospitais. A idéia de procurar por doença precoce é poderosa: se você argumentar que todo mundo deve fazer alguma coisa, é um grande mercado.
Welch: A primeira é a crença genuína que a detecção precoce ajuda, como uma solução para um doença ruim. Dinheiro é outro motivo, porque rastreamento é uma boa maneira de recrutar novos pacientes. É bom para a indústria farmacêutica, para fabricantes de exames e bom para nossos hospitais. A idéia de procurar por doença precoce é poderosa: se você argumentar que todo mundo deve fazer alguma coisa, é um grande mercado.
Nogueira: O que você pode dizer sobre o exame clínico da mama e o auto-exame da mama frequentemente divulgados para mulheres?
Welch: Os dados são claros que o exame clínico da mama e ensinar as mulheres a se auto-examinarem parecem não ajudar. Mas se uma mulher perceber um novo caroço na mama, ele deve ser avaliado. Parte da atenção ao câncer de mama foi boa. Ironicamente, é possível que a mamografia seja a melhor maneira de fazer o exame clínico da mama, se o limite de anormalidade fosse para coisas de 1-cm ou maiores. Acho que muito do dano da mamografia poderia ser reduzido se os limites para investigações subsequentes fossem muito maiores.
Welch: Os dados são claros que o exame clínico da mama e ensinar as mulheres a se auto-examinarem parecem não ajudar. Mas se uma mulher perceber um novo caroço na mama, ele deve ser avaliado. Parte da atenção ao câncer de mama foi boa. Ironicamente, é possível que a mamografia seja a melhor maneira de fazer o exame clínico da mama, se o limite de anormalidade fosse para coisas de 1-cm ou maiores. Acho que muito do dano da mamografia poderia ser reduzido se os limites para investigações subsequentes fossem muito maiores.
O dilema do rastreamento é que temos de envolver um bom número de pessoas para potencialmente ajudar algumas. Temos de prestar atenção para não perturbar as demais.
Nogueira: Como você analisa o artigo que afirmou um aumento em casos avançados de câncer de próstata após a recomendação contra o rastreamento da USPSTF de 2012?
Welch: Esse relato — um número aumentado de casos avançados de câncer de próstata — tinha muitas falhas. Eles falaram apenas de "contagem"; eles nunca tiveram um denonimador.
Welch: Esse relato — um número aumentado de casos avançados de câncer de próstata — tinha muitas falhas. Eles falaram apenas de "contagem"; eles nunca tiveram um denonimador.
Nos dados dos Estados Unidos até agora (Figure 3), a incidência do câncer de próstata metástico na primeira apresentação — o câncer que já é metástico no momento do diagnóstico — continua estável. Mas espero aumentar.
O que você observa é que a implementação do rastreamento com PSA teve um efeito nessa incidência — quase caiu pela metade. Isso é um sinal que os cânceres ruins estão sendo encontrados mais cedo. Mas agora está bem estável, mas eu não me surpreenderia se subisse novamente, porque o rastreamento com PSA está caindo. Se isso muda a mortalidade, é uma pergunta separada, porque, para isso ocorrer, o tratamento prococe precisa fazer a diferença.
Note, em comparação, que a incidência do câncer de mama metástico na primeira apresentação nunca mudou; é bem estável. O rastreamento mamográfico não tem conseguido reduzir a quantididade de câncer de mama diagnósticado nesse estágio mais avançado. Essa culpa não é dos radiologistas, a culpa é dos casos mais agressivos (os passários na analogia do celeiro).
 |
| Figura 3. Incidência de câncer de mama metastático na primeira presentação nos Estados Unidos, 1975–2012 (Welch et al. 2015). |
Notas:
* Nenhum dos livros escritos por Gilbert Welch possui edição no Brasil. Os títulos mencionados no texto são tradução livre dos livros com os seguintes títulos (na ordem que aparecem):
Referências:
* Nenhum dos livros escritos por Gilbert Welch possui edição no Brasil. Os títulos mencionados no texto são tradução livre dos livros com os seguintes títulos (na ordem que aparecem):
- Should I Be Tested For Cancer? Maybe Not and Here’s Why;
- Overdiagnosed – Making People Sick in the Pursuit of Health;
- Less Medicine, More Health – 7 Assumptions That Drive Too Much Medical Care.
Shaukat, A., S.J. Mongin, M.S. Geisser, et al. 2013. Long-term mortality after screening for colorectal cancer. N Engl J Med. 369(12):1106-14. doi: 10.1056/NEJMoa1300720.
Welch, H.G., O.W Brawley. 2018. Scrutiny-Dependent Cancer and Self-fulfilling Risk Factors. Ann Intern Med. 168(2):143-144. doi: 10.7326/M17-2792.
Welch, H.G., D.H. Gorski, P.C. Albertsen. 2015. Trends in Metastatic Breast and Prostate Cancer — Lessons in Cancer Dynamics. N Engl J Med 373:1685-1687 doi: 10.1056/NEJMp1510443